
こんにちは。「道頓堀キムラ歯科クリニック」の院長の木村沢郎(キムラサワオ)です。
今年は例年よりも梅雨入りが早いですね。平年よりも8日ほど早かったので、家庭菜園で育てているジャガイモのキタアカリの収穫が途中で中断してしまっています^^;
残りのキタアカリを収穫したいので、数日の晴れが続く日を待っている今日この頃です。
前回は、3つある「根の治療をした歯が悪くなる原因」の2番目までお話をしました。
今回は、最後の「③初めての根の治療の時に唾液などから細菌が入り込み、時間とともに増えていく場合」についてお話をしたいと思います。

③初めての根の治療の時に唾液などから細菌が入り込み、時間とともに増えていく場合
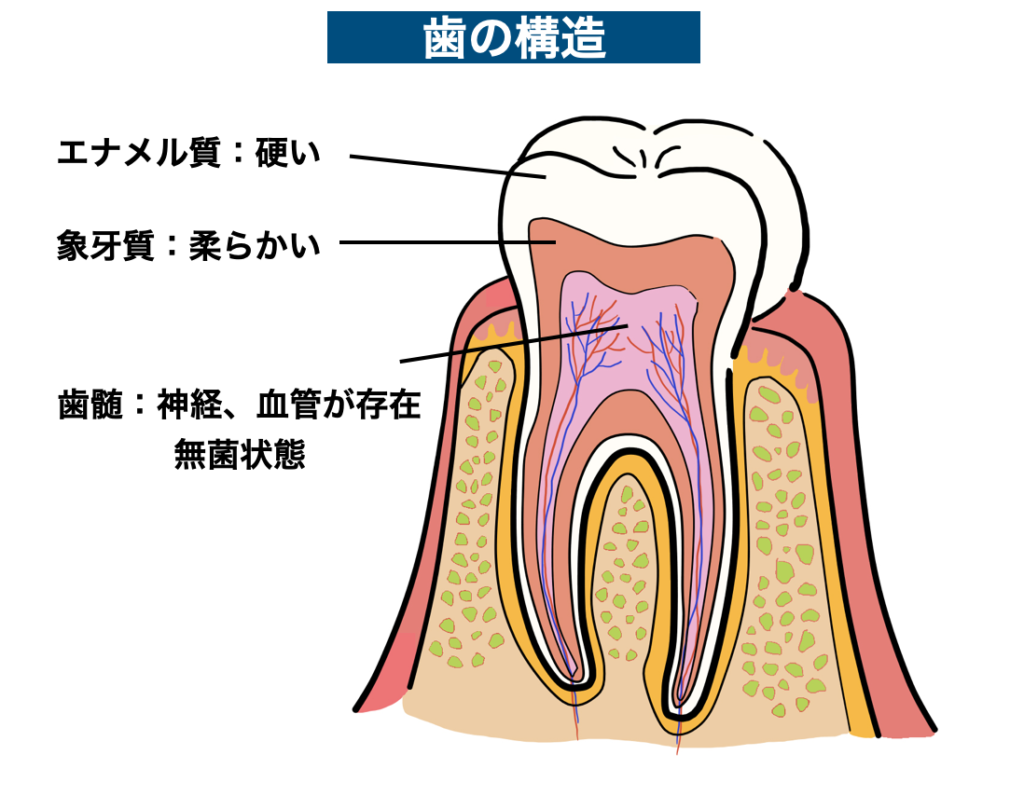
歯の神経には本来細菌は存在しておらず、無菌状態です。
では、どこから細菌がやってくるのでしょうか?
- 虫歯の取り残し
- 唾液
このどちらか、または両方から細菌が入り込むからです。
細菌の塊である虫歯の取り残しから細菌が歯の神経に細菌が侵入することは分かりやすいと思いますが、臨床の現場では唾液からの細菌の侵入がよく起こっています。
お口の中は細菌だらけ!?
唾液には多くの細菌が含まれており、その数は、1ml中100万~10億個の細菌がいると言われています。
(論文(1)高齢者における口腔内細菌数と ケア間隔に関する研究 より)
また、1mg中のプラーク(およそ耳かき一杯分)の中には、1億から10億個の細菌が含まれています。お口のケアの頻度などで10倍ぐらい変化しますが、それでも多くの細菌が唾液に含まれています。
ちなみに、鼻水には細菌は1ml中に100個程度が含まれています。肛門近くの大腸の中では、1mg中に1億から100億個の細菌が含まれています。
お口の細菌が肛門近くの細菌と同じぐらいいると聞くと、改めてお口の中の細菌の多さに驚かされますね。
ちなみに、お口の中の環境は細菌にとって、とても快適な環境です。細菌は、「温度」「湿度」「栄養」の条件が整っている環境で爆発的に増加します。常に唾液で潤っており、36度5分という最適な温度です。私たちが食べる食事を「栄養」源にするのに加えて、歯茎から出血する人はより栄養価の高い「血液」を栄養源にできます。(歯周病菌のP.g菌は特に血液が大好物で、血液があると爆発的に増殖します)細菌にとってお口の中は、繁殖しやすいベストな環境と言えます。

細菌感染が深刻な問題になる治療が、歯の根の治療である「根管治療」です。
歯の外側にある硬いエナメル質が、内部の神経と血管がある歯髄を守っているため、無菌状態です。その無菌状態の歯髄の治療の最中に唾液が1滴でも入ると、数え切れない細菌が歯髄内に侵入します。一度侵入した細菌を完全に取り切ることは不可能なので、神経の治療の際には出来る限り細菌を侵入させないことが非常に重要になります。
唾液が流れ込む環境で根管治療をすることは、ドブ川につかりながらお腹の手術(開腹手術)をしていることと同じようなことです。

~雑学(興味がある方は読んでみて下さい)~
消毒の概念がなかった19世紀中頃までは、外科手術の多くの患者が手術後の感染症(菌血症)で亡くなっていました。
その当時は、外科医は汚れた格好で手術を行い、器具は使い回し、診察のたびに手を洗うという概念はありませんでした。
当時、1割から3割の妊産婦が産褥熱(さんじょくねつ:分娩後1週間以内に発症する子宮や膣などの損傷部への細菌感染を原因とする熱性疾患の総称)で亡くなっていました。
ハンガリー出身の医師「イグナーツ・ゼンメルワイス」は手指消毒の重要性を説き、手洗い、手術器具、病室のリネンの洗浄を徹底することで、産褥熱での死亡率を激減させました。
イギリス出身の外科医の「ジョセフ・リスター」がグラスゴー大学の外科部長に任命された時の病院の死亡率は40%とも言われました。(5人手術をしたら2人が亡くなる。。。恐ろしい数字ですね💦)
リスターは傷口で血液が腐敗することが化膿の原因と考え、手指消毒や外科器具、患部の皮膚の消毒にフェノールを使用することで、手術の死亡率を激減させました。
1900年のパリの国際医学会議での「ルイ・パスツール」の細菌説を受けて、リスターは「有機物が腐敗するのは細菌が原因であること、菌は体内で自然発生することはない」ことを学んだのです。
手指消毒の重要性を訴えた「イグナーツ・ゼンメルワイス」と「ルイ・パスツール」の細菌説を受けて、「ジョセフ・リスター」が消毒法を確立したことで、無菌手術が広く行われるようになり、細菌感染がある程度制御できるようになりました。

改めて細菌感染の対策の歴史を知ると、細菌が感染の原因であることが医学的に認識されたことがここ100年ほどの話であることに驚きますね。
日本の歯科医療も、18世紀後半の医学界と同じような状況と言えるかもしれません・・・
歯の根の内部は複雑で、迷路のように入り組んでいます。側枝と呼ばれる細かい枝もあるため、また根管の壁の構造は細かい穴が空いているチューブが重なっている構造のため、一度根管内部に入り込んだ細菌を完全に取り除くことは不可能です。
そのために大切なことは、無菌状態である根管内部に細菌を出来る限り入れないようにすることです。
そのために、虫歯をしっかりと取り除いてから深い虫歯に対してアプローチをすること、
そして細菌が多く含まれている唾液を根管内に入れないことが非常に大切です。
特に、初めて根管の治療をする場合(抜髄処置時)には、絶対に細菌を入れる行為を避けないといけません。
神経の治療をする場合や深い虫歯を治療する場合は、
「ラバーダムしてくれますか?」
と歯医者さん必ず伝えて下さい。
ラバーダムの使用率はどれくらい?
少し古い論文ですが、東京医科歯科大学 須田英明教授が2011年の「わが国における歯内療法の現状と課題」(論文(2))のなかで、欧米の無菌的な根管治療と比較すると日本の根管治療での経過不良が非常に多いことが指摘されています。
その理由として日本の根管治療では、米国歯内療法学会やヨーロッパ歯内療法学会のガイドラインの基準を守っていない治療が行われていることが指摘されています。
その中で特に、ラバーダムを装着していない根管治療の成績が大きく劣ることが示されています。
日本において、ラバーダムを必ず使用する使用するのは一般歯科医師で5.4%、日本歯内療法学会(根管治療の学会)の会員でさえも25.4%でしかないと報告されています。
根管治療時のラバーダムの使用は、世界での歯内療法学会ではもちろんのこと、日本歯内療法学会ガイドラインでも必須と明記されています。
その理由はいくつかありますが、1番の理由は保険治療の弊害にあると言われています。
日本の保険での根管治療の費用は異常なほど安いため、歯科医院経営を考えると「ラバーダム」を使用する根管治療は採算が合わないと考える歯科医院が大半です。
根管治療を行う場合や神経にい近い深い虫歯の治療の場合は、
ラバーダムを使った治療を強くオススメします!!
可能であれば、「ラバーダム」下での自費での根管治療で、精密な治療を受けることが理想ですが、保険の治療でも「ラバーダム」をすることが『歯を残すための最低限必要な治療』であると断言します。
当院では、保険治療でも根管治療の際または大きな虫歯の治療の際には、必ず「ラバーダム」を使用します。ゴムアレルギーの方に対しては、ゴムが含まれていないラバーダムも準備していますので、お声かけいただければ幸いです。
長文にお付き合いいただき、ありがとうございました。
道頓堀キムラ歯科クリニック
院長 木村沢郎
引用文献
論文(1):高齢者における口腔内細菌数と ケア間隔に関する研究 国際医療福祉大学大学院 保健医療学専攻・看護学分野・老年看護学領域 釜屋洋子
論文(2): 須田英明:わが国における⻭内療法の現状と課題、日⻭内療誌、2011, 32: 1-10.



