『奥歯の歯根端切除』と『セラミッククラウン』
こんにちは。大阪市中央区の難波・心斎橋にある「道頓堀キムラ歯科クリニック」の院長の木村沢郎(キムラサワオ)です。
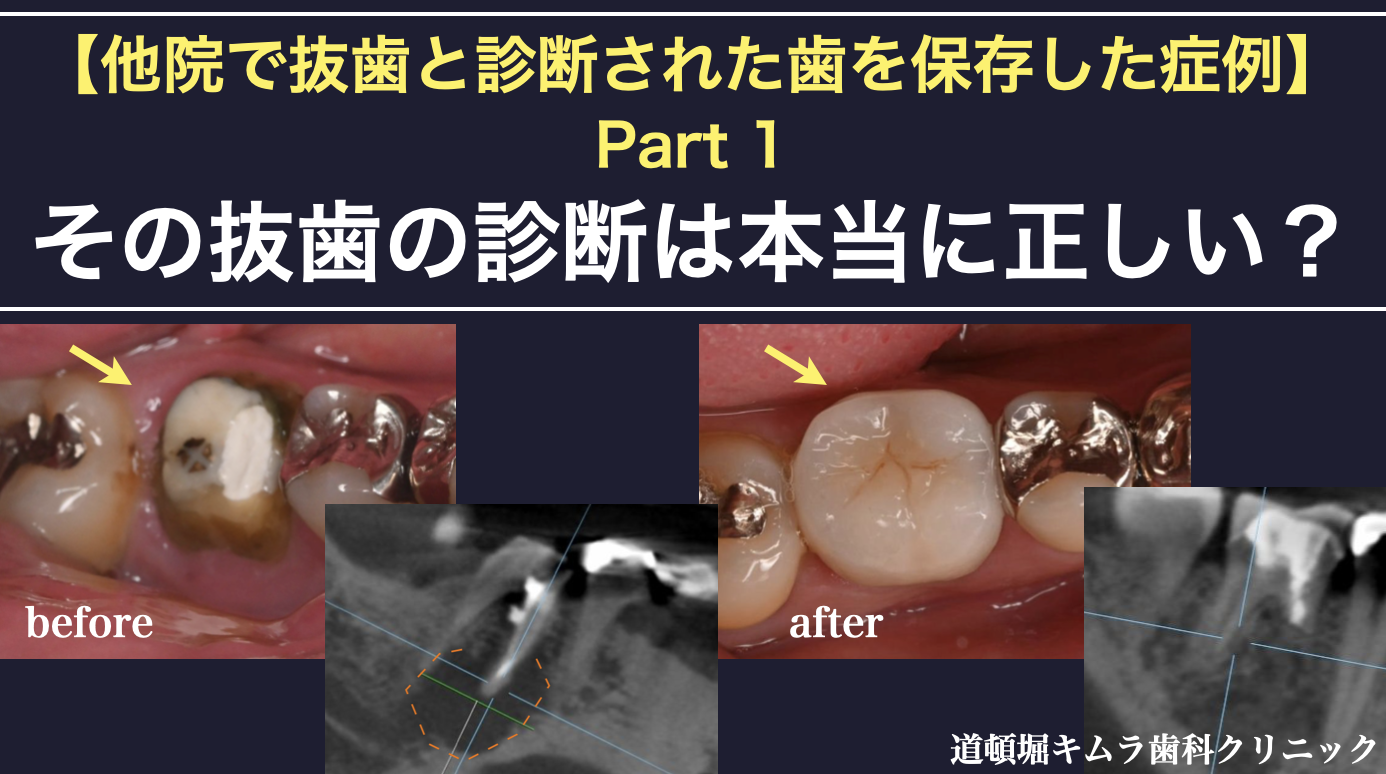
今回は他の歯医者さんで抜歯適応と診断された、右下の奥歯(右下6)を保存した症例についてお話をします。
『奥歯の歯根端切除』と『セラミッククラウン』で治療した症例です。
この症例を通して、歯を保存するために必要な診断の考え方、その歯を保存した場合のメリット・デメリット、抜歯した際のベストな治療法・ベターな治療法についてお話をしたいと思います。
僕がどの症例でもいつも考えていることを文章化しているので、少し長くなってしまいました💦
何回かに分けて説明をしていきたいと思います。
上のお口の状態を見て、レントゲンを見た時に、ほとんどの歯医者さんは『抜歯』と診断されると思います。
『抜歯』の理由として、「歯が割れているから」、「骨が大きく溶けているから」と言われることも多いかもしれません。
この様な歯を診察した時に、
①どの程度の確率で保存できるか
②治療期間はどれくらいか
③保存することのメリットとデメリットについて
④抜歯となった場合の治療方法について(例:矯正>歯牙移植>>インプラント>ブリッジ・入れ歯>放置)
について、その歯医者さんが治療のチョイスを持っていなくても、分かりやすく、全ての治療方法とメリットとデメリットを説明してくれる歯医者さんが、本当に『患者さんのことを考えてくれている』歯医者さんだと思います。
今回はこの治療を通して、『診断のポイント』と『治療方法の選択』、『治療の経過』についてお話をしたいと思います。
症例
患者様は、40代男性、「顔が大きく腫れた」、「痛みが強い」とのことで来院されました。一見しただけで明らかに右下顎の奥歯の頬が強く腫れており、口の中を診察すると右下6部の根の治療(根管治療)の途中の歯の周りの歯茎がブヨブヨと腫れている状態でした。
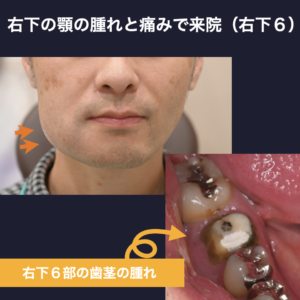
お話を伺うと、他院で左下奥歯(左下67)にインプラント治療中とのこと。インプラント部の被せ物を入れるまで長期間待つ必要があるため、その間に根が膿んでいる右下の奥歯(右下6:赤い矢印)の治療を行い、その後に強い痛みと腫れを認めたとのことでした。
この右下6の保存が困難であるため、『抜歯』と診断されたとのことでした。
強い腫れと痛みの治療と、歯の保存が可能かどうかについて相談とのことで来院されました。
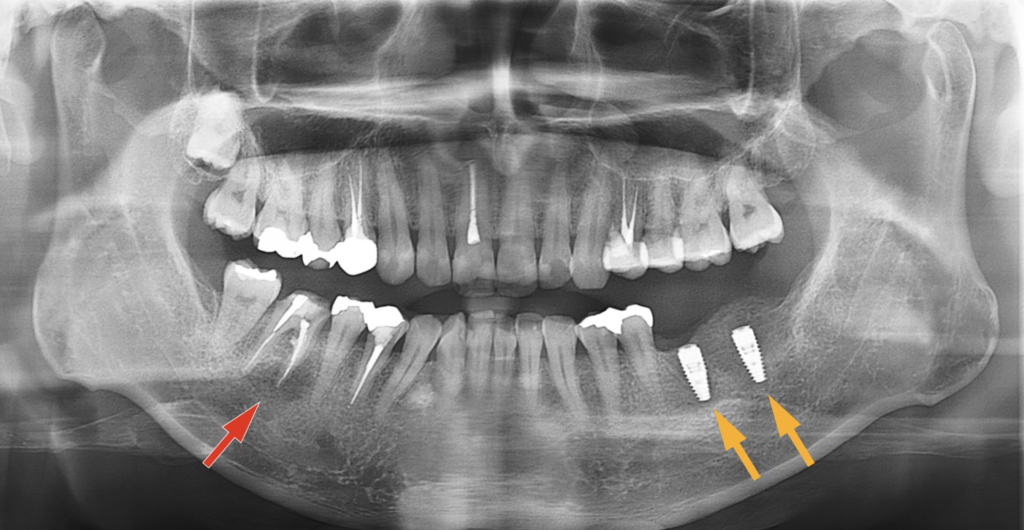
(ちなみに、左下67部は骨造成(GBR)→左下67インプラント埋入→治癒待ち→仮歯作製→上部構造セット
の1年半以上の治療計画とのことでした。
「全然インプラントの歯が入らない💧」と仰っていたので、
術前の状態を見ていないので判断は難しいですが、歯を失った年齢と骨造成の経過から考えると、
今の治療方法に加えて、GBR同時のインプラント埋入、テンポラリーインプラント併用での早期の仮歯の作製、GBRを行わないインプラント治療(治療期間2~3ヶ月)や右上8の歯牙移植などの治療プランも提案されても良かったかもしれませんね。)
まずは右顎の強い腫れと痛みに対する診断・治療を行なっていきます。
【初診時:強い腫れの診断・治療】
お口の中の診察(口腔内所見)とレントゲン、CT画像より、現在起こっている問題点と原因についていくつか分かることがあります。
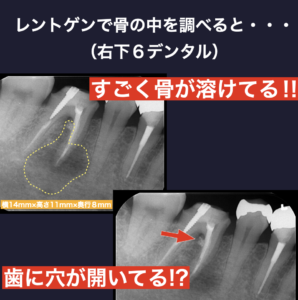
- 以前根管治療をされた右下6の根の1つ(近心根)の周りの骨が大きく溶けている
- 右下6の根元付近に薬が漏れた跡が写っており、根の内部に穴が空いている(近心根のストリップパーフォレーション)
- CT画像より、膿んでいる部分の頬側の骨に穴が開いており、そこから頬へ膿が広がっている
診断:右下6急性化膿性根尖性歯周炎(Acute Apical Abscess)、頬部膿瘍
普段症状がない「眠っている状態」の歯の根が膿んでいる部分が、何かをきっかけに急に炎症が強くなり、膿を多量に作ったことが原因と考えられます。
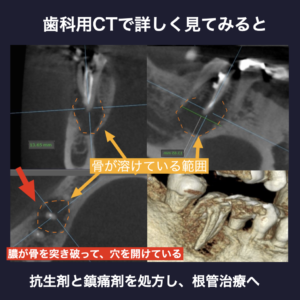
その増えた膿が、
歯の根の周囲
⬇️
下顎の頬側の骨を突き破る、または以前から骨に穴が開いていた
⬇️
頬の隙間に広がる:頬が腫れる(頬部膿瘍)
このまま膿が広がる場合は、「隙(げき)」と呼ばれる隙間へ広がっていきます。
腫れの広がり方や診断、それぞれでの治療方法、抗菌薬の選択については、また別の機会にお話をしたいと思います。
腫れに対する治療
右顎の腫れが強いですが、腫れが強くなってきた時から強い痛みが改善傾向にあること、
膿が溜まっている部分を口腔内や皮膚から触ることが出来ないことから、
抗菌薬と鎮痛薬の投薬で消炎処置を行いました。
【2回目の来院時:治療方針の相談・決定】
強い腫れと痛みが引いた状態を確認してから、今後の治療について相談をしていきました。
治療を開始する前に、口腔内の状態とレントゲン・CT画像より分かる情報と今後の治療方針について相談をしました。
先ほど説明した下記の4点について説明をしていきます。
【治療方針】
①どの程度の確率で保存できるか
ポイント①:歯の破折の有無
一般的に抜歯と診断されるケースとして、『歯の破折』があります。
『歯の破折の診断』は、破折していることを発見して初めて、『破折』していると確定診断ができます。
【レントゲンで明らかに割れていることが分かる場合】
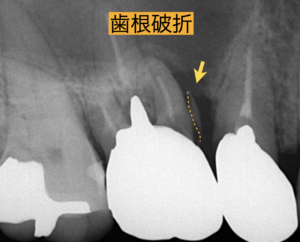
【マイクロスコープなどで破折線を発見できる場合】
【歯の破折 を疑う場合】
・プローブなどの細い器具が、深く入る部分がある:根の割れた部分の骨が垂直的に溶けて、割れ線に沿って器具が深く入る
・レントゲンで「J」の形の様な黒い透過像がある(Jシェイプ):縦に割れた部分の周囲の骨が大きく溶けて、「J」の字の形のようにレントゲンが黒く映る場合がある
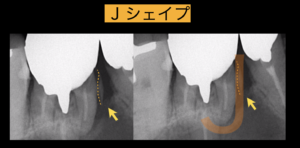
CT、レントゲン、マイクロスコープを使っても、すべての歯根破折を発見できる訳ではありません。
根の内部に大きく広がっている場合は発見することが出来ますが、歯の外側のみの場合や小さなマイクロクラックは見つけることが難しいといえます。
【歯の破折 のリスクが高い場合】
・神経を取り除く処置(抜髄)を行なってから時間が経っている場合
:抜髄をした歯は、神経と一緒に歯を栄養する血管も取り除かれています。神経がない歯(失活歯)は、年々黒ずんでいき、強度が弱くなっていくため、抜髄してからの経過期間が長くなっている歯は、破折のリスクが高くなっているといえます。
・太い金属の土台(メタルコア)や、太い金属のネジ(スクリューポスト)を使用している場合
:「太い土台=その周囲の歯の厚みが薄くなる」
「土台の金属の硬さ>>歯の内部の硬さ(象牙質の硬さ)」
このため、太いメタルの土台が入っている歯では、破折を認めることが多くあります。
メタルコアやメタルポストを使うことで、歯根破折のリスクが上がるため、ファイバーポストとレジンでの土台を作る(支台築造)を行う方が歯根破折のリスクが下げることが出来ます。
ただ、ファイバーポストとレジンコアでの支台築造には弱点があり、水が入るような環境で行うと脱離しやすくなります。
ラバーダム下での治療やZOO(ズー)などを使い、唾液が入りにくい「防湿」環境で、丁寧な治療を行なうことがとても大切です。
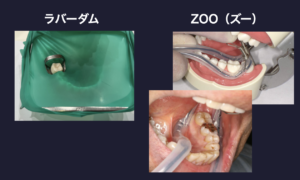
色々な方法で診察し、その人の力のリスクや噛み合わせなども考慮し、歯根破折の可能性がどの程度かを予想して診断をおこなっていくことが大切です。
今回のケースでは、右下6の周囲の歯茎のポケットも正常範囲内で、レントゲン像からも明らかな破折を疑う所見を認めていませんが、今回のように、太い金属のネジ(メタルのポスト)が補強に使われている場合や、太い金属の土台(メタルポスト)が使われている場合は、破折を認めることが多くあります。
今後のマイクロスコープを使った治療で、破折を含めて確認をしていきます。
まだ続きますが、今回はここまでで終えたいと思います。続きは次回のブログでお話をしたいと思います。
長文お付き合いいただき、本当にありがとうございます!
道頓堀キムラ歯科クリニック
院長 木村沢郎



